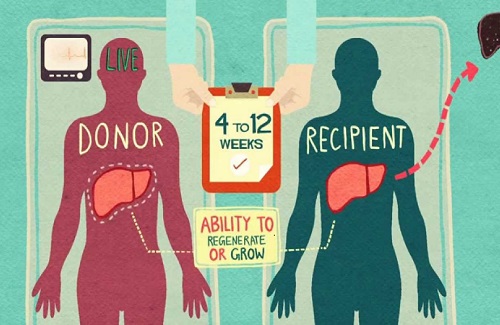
अस्थि मज्जा प्रत्यारोपण कुछ बीमारियों या कैंसर से पीड़ित रोगियों के लिए एक विशेष उपचार है। यह एक चिकित्सा प्रक्रिया है जिसमें क्षतिग्रस्त या रोगग्रस्त लोगों को बदलने के लिए आपके शरीर में स्वस्थ रक्त कोशिकाओं के जलसेक शामिल हैं।
इसकी अवधारणा अस्थि मज्जा प्रत्यारोपण इस दुनिया के लिए नया नहीं है। भारत में, 1983 में मुंबई के टाटा मेमोरियल अस्पताल में पहला सफल एलोजेनिक बोन मैरो ट्रांसप्लांट हुआ। तब से, भारत चिकित्सा उपचार के लिए एक पसंदीदा स्थान रहा है।
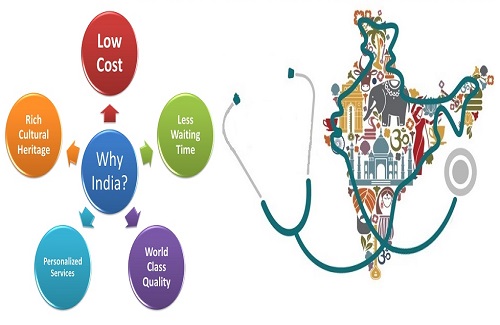
इलाज कैंसर: भारत, अस्थि मज्जा प्रत्यारोपण के लिए आपकी लागत के अनुकूल गंतव्य!
पश्चिमी देशों और अन्य विकसित देशों में चिकित्सा उपचार प्राप्त करना काफी महंगा है। भारत, विकसित देशों में से एक होने के नाते, अमेरिका में लागत के दसवें हिस्से पर चिकित्सा उपचार प्रदान करता है। अन्य कारण इस कारण से योगदान करते हैं कि लोग अपने चिकित्सा उपचार के लिए भारत को क्यों पसंद करते हैं
-
अंतर्राष्ट्रीय स्तर पर मान्यता प्राप्त स्वास्थ्य सेवा संस्थान:
- भारत में कई निजी, सार्वजनिक और सरकारी अस्पताल हैं।
- भारत में 34 जेसीआई (संयुक्त आयोग इंटरनेशनल इंटरनेशनल) मान्यता प्राप्त और 84 से अधिक एनएबीएच (नेशनल एक्रेडिटेशन बोर्ड फॉर हॉस्पिटल्स एंड हेल्थकेयर प्रोवाइडर्स) मान्यता प्राप्त अस्पताल हैं।
- ये अस्पताल नवीनतम, उन्नत तकनीक से अच्छी तरह से सुसज्जित हैं और चिकित्सा क्षेत्र में किसी भी संशोधन के बराबर हैं।
- फोर्टिस हेल्थकेयर समूह, नारायण हेल्थ, अपोलो हेल्थकेयर समूह अस्थि मज्जा प्रत्यारोपण के लिए सबसे प्रसिद्ध अस्पतालों में से कुछ हैं। -
कम प्रतीक्षा समय और समय पर उपचार:
- अस्थि मज्जा प्रत्यारोपण एक शल्य प्रक्रिया है जिसके लिए प्रतीक्षा समय की आवश्यकता होती है, यदि दाता एक परिवार का सदस्य है या अस्थि मज्जा डोनेटरी रजिस्ट्री से है।
- भारत में, यह अमेरिका या ब्रिटेन की तुलना में तुलनात्मक रूप से कम या शून्य प्रतीक्षा अवधि लेता है।
- भारतीय अस्पताल और स्वास्थ्य सेवा कर्मचारी जटिलताओं या नकारात्मक परिणामों से बचने के लिए प्रतीक्षा अवधि को कम से कम रखने की कोशिश करते हैं। -
चिकित्सा बचाव:
- भारत, लोकप्रिय दक्षिण-एशियाई देशों में से एक होने के नाते, एक बंडल में पर्यटकों के आकर्षण का पता लगाने के लिए प्रदान करता है।
- भारत का समृद्ध इतिहास, शानदार स्थापत्य इमारतें, समुद्र तट, महान विरासत हैं।
- इसलिए, कोई भी इलाज किए जाने के बाद भारत की समृद्ध संस्कृति का पता लगा सकता है और देख सकता है कि स्थानीय लोग किस तरह से स्वागत करते हैं और देखने में मदद करते हैं। -
प्रतिस्पर्धी मूल्य निर्धारण:
- पश्चिमी देशों की तुलना में, भारत में चिकित्सा उपचार की लागत काफी कम है।
- अस्पतालों और क्लीनिकों के कारण जो विश्व स्तरीय सुविधाओं, प्रौद्योगिकी के लिए जाने जाते हैं।
- समय पर उपचार के साथ, ये अस्पताल बजट के भीतर अपने घरेलू और अंतर्राष्ट्रीय चिकित्सा पर्यटकों को उपचार प्रदान करते हैं। -
बोर्ड-प्रमाणित मेडिकल कार्मिक:
- भारत में अच्छी तरह से अनुभवी, उच्च-योग्य चिकित्सा कर्मचारी हैं।
- अस्पतालों में कई चिकित्सा विशिष्टताएं हैं जो बोर्ड द्वारा प्रमाणित चिकित्सा पेशेवरों और अनुभवी नर्सिंग स्टाफ द्वारा संचालित की जाती हैं।
- इन चिकित्सा पेशेवरों ने दुनिया भर के प्रतिष्ठित चिकित्सा संस्थानों से अपनी शैक्षिक योग्यता प्राप्त की है। -
आसान चिकित्सा वीजा प्रसंस्करण:
- अगर कोई भारत में इलाज कराना चाहता है, तो व्यक्ति के पास छह महीने की वैधता वाला पासपोर्ट होना चाहिए।
- किसी को आवासीय पते, पासपोर्ट और ऑनलाइन वीज़ा आवेदन पत्र की प्रति, घर देश के डॉक्टर से सिफारिश पत्र, भारत में चिकित्सा उपचार, चिकित्सा दस्तावेज, पासपोर्ट और परिचारक की प्रतिलिपि के लिए अपनी यात्रा के पीछे के कारण को निर्दिष्ट करने के लिए साथ ले जाना चाहिए। परिचारक के साथ संबंध।
- भारत में मेडिकल वीजा का आवेदन काफी सरल और आसान है।
चिकित्सा पर्यटन उद्योग भारत में अपने चरम पर है और आगामी वर्षों में इसके बढ़ने की संभावना है।
सेविंग लाइव्स: भारत में अस्थि मज्जा प्रत्यारोपण के प्रकार!
अस्थि मज्जा प्रत्यारोपण मुख्य रूप से दो प्रकार का होता है। मज्जा कोशिकाओं को या तो रोगी के अपने शरीर से एकत्र किया जाता है या किसी अन्य व्यक्ति से निकाला जाता है, जिसे दाता के रूप में जाना जाता है। प्रकार उस पर निर्भर करता है जहां से अस्थि मज्जा कोशिकाओं को निकाला जाता है।
| प्रत्यारोपण का प्रकार | प्रक्रिया |
| ऑटोलॉगस ट्रांसप्लांट | - इस प्रक्रिया में, दाता और प्राप्तकर्ता एक ही व्यक्ति होते हैं जिसमें कोशिकाओं को रोगी के अपने शरीर से निकाला जाता है। |
| एलोजेनिक ट्रांसप्लांट | - इस प्रत्यारोपण में, दाता और प्राप्तकर्ता दो अलग-अलग व्यक्ति हैं। दाता का चयन उसी एचएलए प्रकार के आधार पर किया जाता है। |
बोन मैरो ट्रांसप्लांट की आवश्यकता किसे है?
अस्थि मज्जा प्रत्यारोपण से कुछ बीमारियों और कैंसर का इलाज किया जा सकता है:
| घातक / कैंसर की स्थिति | - एकाधिक मायलोमा |
| सौम्य / गैर-कैंसर की स्थिति | - दरांती कोशिका अरक्तता |
अस्थि मज्जा दान: आसान और कम दर्दनाक!
केवल 30 प्रतिशत लोग ही अपने परिवार में एक HLA- मिलान दाता पा सकते हैं और शेष 70 प्रतिशत को अन्य दाताओं से HLA- मिलान अस्थि मज्जा ढूंढना है। (स्रोत: https://www.cancer.net/blog/2017-01/donating-bone-marrow-easy-and-important-heres-why)
-
यदि आप अपनी अस्थि मज्जा कोशिकाओं को दान करने की योजना बना रहे हैं, तो इसका मतलब है कि आप सहमत हैं कि डॉक्टर प्रत्यारोपण के लिए आपके रक्त या अस्थि मज्जा से कोशिकाओं को निकाल सकते हैं। इन निकाले गए कोशिकाओं को फिर कैंसर के इलाज में उपयोग किया जाता है।
-
इससे पहले, सर्जरी हड्डी से सीधे कोशिकाओं को काटने का एकमात्र तरीका था। आज, कोशिकाओं को सीधे शरीर से एकत्र किया जा सकता है और इस प्रक्रिया को परिधीय अस्थि मज्जा दान के रूप में जाना जाता है।
-
लगभग 77 प्रतिशत दान परिधीय दान हैं।
-
बोन मैरो डोनेशन एक सर्जिकल, इनपेशेंट प्रक्रिया है जिसमें डॉक्टर दो छोटी पंचर के माध्यम से श्रोणि की हड्डी के पीछे से तरल मज्जा को निकालने के लिए एक सुई का उपयोग करते हैं। यह प्रक्रिया केवल थैलेसीमिया और अप्लास्टिक एनीमिया के मामले में होती है, अन्यथा अस्थि मज्जा दान एक आउट पेशेंट प्रक्रिया है जिसमें रक्त दाता से निकाला जाता है।
आवश्यकताएँ एक योग्य दाता बनने के लिए
यह सोचते हुए कि आप एक योग्य दाता हैं या नहीं? खैर, चिकित्सक यह सुनिश्चित करने के लिए पूरी तरह से स्क्रीनिंग प्रक्रिया आयोजित करता है कि आप अपने अस्थि मज्जा कोशिकाओं को दान करने के लिए पर्याप्त स्वस्थ हैं। सामान्य तौर पर, आपको योग्य दाता होने के लिए निम्न मानदंडों का मिलान करना चाहिए:
-
दान के लिए पंजीकरण करने के लिए आयु सीमा 18 से 60 वर्ष के बीच है।
-
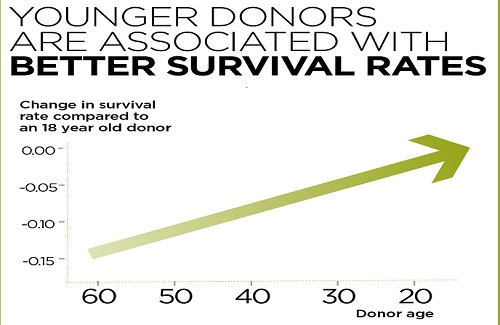
हालांकि, 18 और 44 के बीच के लोग पुराने लोगों की तुलना में गुणवत्ता वाले कोशिकाओं का उत्पादन करते हैं। इसलिए, डॉक्टर ज्यादातर समय इस आयु वर्ग का चयन करते हैं।
-
ऑटोइम्यून बीमारियां, रक्तस्राव की समस्याएं, कई हृदय की स्थिति और एचआईवी / एड्स कुछ ऐसी स्थितियां हैं जो दान करने वाले से परहेज करती हैं। यद्यपि, दाता के रूप में आपकी पात्रता पूरी तरह से चिकित्सक द्वारा तय की जाती है।
कुछ ऐसी स्थितियाँ हैं जहाँ आप दान करने में सक्षम हो सकते हैं और वे हैं:
-
मधुमेह
-
हेपेटाइटिस
-
मानसिक स्वास्थ्य के मुद्दों
-
बहुत शुरुआती चरण का कैंसर जहां आपको कीमोथेरेपी या विकिरण चिकित्सा नहीं मिली है
दाता पोस्ट दान के लिए संभावित जोखिम
सबसे गंभीर और संभव जोखिम संज्ञाहरण से संबंधित है। सामान्य संज्ञाहरण आमतौर पर सुरक्षित है; हालाँकि, कुछ मामलों में, यह नकारात्मक प्रतिक्रिया कर सकता है और इसके लिए नेतृत्व कर सकता है:
-
पश्चात की उलझन
-
आघात
-
दिल का दौरा
-
निमोनिया
सामान्य संज्ञाहरण से अन्य संभावित दुष्प्रभाव हैं:
-
सांस लेने की नली के कारण गले में खराश
-
उल्टी
-
मतली
क्षेत्रीय संज्ञाहरण सिर दर्द और रक्तचाप में एक अस्थायी गिरावट का कारण बन सकता है।
ऐसे कुछ मामले हैं जब दाता को पोस्ट-डोनेशन के दुष्प्रभाव का सामना करना पड़ सकता है और उनमें शामिल हैं:
-
दुःख या कठोरता जहाँ से मज्जा काटा गया था
-
जहाँ चीरा लगाया जाता है वहाँ घाव या चोट
-
कूल्हे या पीठ में दर्द
-
शुरुआती दिनों में चलने में परेशानी
बीएमटी डोनर क्या होता है?

-
यदि आप एक ऑटोलॉगस प्रत्यारोपण कर रहे हैं, तो आपको किसी दाता की आवश्यकता नहीं होगी। हालांकि, एक एलोजेनिक ट्रांसप्लांट के लिए डोनर ढूंढना केक का एक टुकड़ा नहीं है। दाता को मानव ल्यूकोसाइट एंटीजन (एचएलए) परीक्षण से गुजरना पड़ता है।
-
चूंकि आप अपने माता-पिता से समान आनुवंशिक मार्कर साझा करते हैं, इसलिए समान जैविक माता-पिता से भाई-बहन आपके दाता होने की सबसे अधिक संभावना है।
-
एचएलए-मैच एक विशेष डीएनए परीक्षण प्रयोगशाला के आधार पर किया जाता है। यदि परीक्षण सकारात्मक होता है, तो यह जांचने के लिए पूरी तरह से शारीरिक परीक्षण किया जाता है कि क्या दाता दान के लिए पर्याप्त स्वस्थ है या नहीं।
-
यदि परिवार का कोई सदस्य आपका दाता नहीं हो सकता है, तो प्रत्यारोपण केंद्र एक असंबंधित दाता की खोज करेगा जिसमें गर्भनाल रक्त इकाइयों की खोज शामिल है या संभावित दाताओं को एचएलए-मैच से गुजरना पड़ सकता है कि क्या वे आपके लिए एक अच्छा दाता हैं।
-
यदि प्रत्यारोपण केंद्र आपके लिए एक परिपूर्ण मैच खोजने में असमर्थ है, तो हेल्थकेयर टीम दुर्लभ एचएलवी प्रकारों के साथ एक बेमेल दाता का सुझाव दे सकती है।
-
अन्य मामलों में, आपका डॉक्टर एक अगुणित प्रत्यारोपण की सिफारिश कर सकता है जिसमें संबंधित दाता से कोशिकाएं आपके एचएलए प्रकार के केवल आधे से मेल खाती हैं।
चिकित्सा दिशानिर्देश: अस्थि मज्जा दान के लिए अन्य मानदंड!
एचएलए-मैच दाता का चयन करते समय एक मानक और बहुत पहले विचार है। लेकिन कुछ अन्य कारक हैं जिन पर आपके डॉक्टर विचार कर सकते हैं और वे हैं:
-
उम्र, आमतौर पर युवा दाताओं को पसंद किया जाता है
-
मादाओं पर लिंग, नर अधिक पसंद किए जाते हैं
-
यदि दाता महिला है, तो डॉक्टर गर्भ धारण करने की संख्या पर विचार कर सकता है
-
परिवार के मेडिकल इतिहास
-
वजन
-
संक्रमण, विशेष रूप से साइटोमेगालोवायरस (सीएमवी)
एक दाता कैसे बनें: अस्थि मज्जा दाता रजिस्ट्री!
-
हर दिन हजारों लोगों को रक्त कैंसर और बीमारियों का पता चलता है और उन्हें जीवनरक्षक अस्थि-मज्जा कोशिकाओं की आवश्यकता होती है।
-
उनमें से केवल एक छोटा सा हिस्सा उनके परिवार में एक उपयुक्त दाता पाने के लिए पर्याप्त भाग्यशाली है और शेष लोगों को अपने स्वैच्छिक असंबंधित मिलान दाताओं को इंतजार करने और खोजने की आवश्यकता है।
-
यदि आप जरूरतमंदों की मदद करना चाहते हैं, तो बेझिझक मैरो डोनर रजिस्ट्री इंडिया (एमडीआरआई) में शामिल हों और बोन मैरो डोनर बनने का संकल्प लें।
-
मानव जीवन को बचाने में एक सुपर हीरो बनो।
बोन मैरो प्री-ट्रांसप्लांट स्क्रीनिंग: मूल्यांकन प्रक्रिया
बोन मैरो ट्रांसप्लांट एक सर्जिकल प्रक्रिया है जिसमें थोड़ा अतिरिक्त देखभाल के साथ प्रयासों की आवश्यकता होती है। आपकी स्वास्थ्य टीम इस चिकित्सा प्रक्रिया को करने से पहले निम्नलिखित मानदंडों पर विचार करेगी और इसमें शामिल हैं:
-
आयु
-
कुल मिलाकर शारीरिक स्थिति
-
निदान
-
उपचार का इतिहास
-
एलोजेनिक प्रत्यारोपण के मामले में दाता की उपलब्धता
हालांकि, आपकी चिकित्सा टीम आपके शरीर के सहिष्णुता स्तर की जांच करने के लिए आपके महत्वपूर्ण अंगों पर परीक्षण भी करेगी। यह भी शामिल है:
-
आपके फेफड़े की स्थिति की जांच करने के लिए एक फुफ्फुसीय कार्य परीक्षण
-
फेफड़ों की किसी भी समस्या या संक्रमण का पता लगाने के लिए छाती का एक्स-रे / सीटी-स्कैन
-
अपने दिल की कार्यक्षमता की जांच करने के लिए एक MUGA स्कैन / इलेक्ट्रोकार्डियोग्राम / EKG
-
रक्त और मूत्र परीक्षण आपके रक्त की गिनती, यकृत समारोह, गुर्दे के कार्य को मापने के लिए और किसी भी संक्रामक रोगों का पता लगाने के लिए
-
एक पूरी तरह से शारीरिक परीक्षा
-
एक दंत परीक्षण
अस्थि मज्जा प्रत्यारोपण: प्रक्रिया कैसे काम करती है!
एक बार जब आपको अस्थि मज्जा प्रत्यारोपण के लिए हरी झंडी दे दी जाती है, तो आपको प्रत्यारोपण से कई दिन पहले उच्च-खुराक कीमोथेरेपी और / या कुल शरीर विकिरण (TBI) प्राप्त होगा। इस प्रक्रिया को एक तैयारी या कंडीशनिंग आहार के रूप में जाना जाता है। हो गया है:
-
रोगग्रस्त कोशिकाओं को मारने के लिए
-
अस्थि मज्जा में स्वस्थ रक्त कोशिकाओं के लिए एक कमरा बनाने के लिए
प्रारंभिक आहार एक रोगी प्रक्रिया है जो तीन से सात दिनों की अवधि की होती है।
-
यदि आपकी प्रतिरक्षा प्रणाली को अक्षम करने के लिए प्रारंभिक आहार काफी मजबूत है, तो यह एक मायलोब्लास्टिक प्रत्यारोपण है।
-
यदि आपकी प्रतिरक्षा प्रणाली को पूरी तरह से निष्क्रिय करने में रेजीम विफल हो जाता है, तो यह तीव्रता कम हो जाती है या नॉनमेलेबॉलेटिव ट्रांसप्लांट हो जाता है।
प्रत्यारोपण के दिन के दौरान क्या होता है?
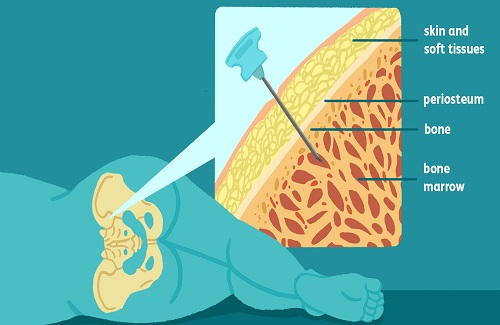
-
एक बार जब प्रारंभिक आहार समाप्त हो जाता है, तो प्रत्यारोपण एक से तीन दिनों के बाद होता है।
-
प्रक्रिया में कैथेटर के माध्यम से आपके रक्तप्रवाह में स्वस्थ रक्त कोशिकाओं के जलसेक शामिल हैं। यह प्रक्रिया रक्त आधान के समान है जो पूरा होने में आमतौर पर 30 मिनट से एक घंटे तक का समय लगता है।
-
मेडिकल टीम बुखार, ठंड लगना, दाने या सीने में दर्द के संकेतों की जाँच करती रहती है।
-
एक बार जब जलसेक किया जाता है, तो संक्रमित रक्त कोशिकाएं दिनों या हफ्तों के बाद स्वस्थ नई रक्त कोशिकाओं का उत्पादन शुरू कर देंगी। इस प्रक्रिया को एनक्रिप्टमेंट के रूप में जाना जाता है।
प्रत्यारोपण के बाद क्या उम्मीद करें: रिकवरी अवधि, जोखिम, और जटिलताएं!
पुनर्प्राप्ति की अवधि और / या engraftment प्रक्रिया आम तौर पर प्रत्यारोपण के प्रकार पर निर्भर करती है।
-
यदि आप एक ऑटोलॉगस प्रत्यारोपण से गुज़रे थे, तो आपको सामान्य रक्त गणनाओं की वसूली में तेजी लाने के लिए ड्रग्स दिए जा सकते हैं, जिन्हें विकास कारक कहा जाता है।
-
यदि आपको परिधीय रक्त कोशिकाओं के साथ इलाज किया गया था, तो उम्मीद है कि दो से तीन सप्ताह के बाद शुरू होने की प्रक्रिया शुरू हो जाएगी।
-
यदि आपको कॉर्ड कोशिकाओं के साथ प्रत्यारोपित किया गया था, तो एनक्रिप्टमेंट प्रक्रिया में थोड़ा अधिक समय लग सकता है - आमतौर पर तीन से पांच सप्ताह।
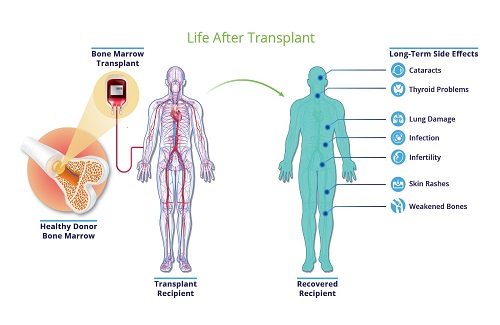
प्रत्यारोपण के बाद, आपको अन्य जटिलताओं के लिए भी निगरानी की जाएगी।
| उलझन | चिकित्सा उपचार |
| संक्रमण | - जीवाणु संक्रमण को रोकने के लिए एंटीबायोटिक्स - अपने आहार से ताजे फल और सब्जियां हटाना - कमरे में कोई जीवित पौधे और सूखे फूल नहीं - कोई भी आगंतुक जो बीमार नहीं है या संक्रामक रोगों के संपर्क में है - संक्रामक एजेंटों को हटाने के लिए एयर-फ़िल्टरिंग उपकरण - आपको छूने से पहले आगंतुकों और नर्सिंग स्टाफ द्वारा हाथ धोना |
| रक्त और प्लेटलेट आधान | - कीमोथेरेपी या विकिरण प्लेटलेट्स को नष्ट करते हैं जो रक्त के थक्के को मदद करते हैं। |
| मतली, उल्टी, और दस्त | - काफी सामान्य पोस्ट-ट्रांसप्लांट जिसे दवा से नियंत्रित किया जा सकता है। - मतली को नियंत्रित करने के लिए एंटीमैटिक दिया जाता है। |
| मुंह और गले के घाव | - इसे सामयिक एनेस्थेटिक्स या नशीले पदार्थों से नियंत्रित किया जा सकता है। |
| बालों के झड़ने और त्वचा लाल चकत्ते | - त्वचा पर त्वचा के दाने या काले धब्बे काफी आम हैं जो आमतौर पर एक से दो महीने में ठीक हो जाते हैं। |
| मांसपेशियों में ऐंठन और ऐंठन | - शरीर में इलेक्ट्रोलाइट्स के असंतुलन के कारण जैसे पोटेशियम, कैल्शियम, और मैग्नीशियम। - इलेक्ट्रोलाइट की खुराक का सेवन। |
| मूत्राशय की जलन | - खूनी या दर्दनाक पेशाब की घटना - एक कैथेटर का उपयोग करके अंतःशिरा तरल पदार्थों के सेवन को बढ़ाकर नियंत्रित किया जा सकता है, मूत्राशय या ड्रग थेरेपी को सिंचित कर सकता है। |
| जिगर की समस्याएं | - अस्थायी यकृत क्षति हो सकती है जो हल्के और प्रतिवर्ती है। - लिवर को आराम देना और लिवर को नुकसान पहुंचाने वाली दवाओं से बचना आमतौर पर समस्या को ठीक करता है। - कुछ मामलों में, रोगी एक स्थिति, साइनसोइडल बाधा सिंड्रोम या एसओएस विकसित कर सकता है। - डिफाइब्रोटाइड नामक दवा एसओएस विकसित करने वाले रोगियों को दी जाती है। |
| फेफड़े और दिल | - कीमोथेरेपी या शरीर की कुल विकिरण के कारण सांस लेने में अनियमितता हो सकती है। - ये समस्याएं अस्थायी हैं और आमतौर पर अपने दम पर हल होती हैं। |
| थकान | - काफी सामान्य जिसे ताकत और सहनशक्ति वापस पाने के लिए एक मध्यम व्यायाम करके ठीक किया जा सकता है। |
| एक्यूट ग्राफ्ट-वर्सेस-होस्ट डिजीज | - एलोजेनिक ट्रांसप्लांट के मामले में होता है। - दो रूप: तीव्र और जीर्ण - ऐसी स्थिति से बचने के लिए दवाएं दी जाती हैं |
एक परिवार का निर्माण: प्रत्यारोपण के बाद जीवन!
सभी मरीज़, जो अस्थि मज्जा प्रत्यारोपण से गुजरते हैं, वे उपजाऊ हो जाते हैं। सौभाग्य से, ऐसे जोड़े के लिए विकल्प उपलब्ध हैं जो एक प्रत्यारोपण के बाद बच्चे पैदा करना चाहते हैं।
-
पुरुष: कृत्रिम गर्भाधान / शुक्राणु पुनर्प्राप्ति:
- पुरुष एक शुक्राणु बैंक में शुक्राणु को बचा सकते हैं जो बाद में गर्भ धारण करने के लिए इस्तेमाल किया जा सकता है।
- कृत्रिम गर्भाधान हमेशा सफल नहीं होता है, इसका उपयोग बाद में परिवार बनाने के लिए किया जा सकता है।
- मामले में, आपने बैंक में शुक्राणु को नहीं बचाया, एक प्रक्रिया जिसे वृषण शुक्राणु निष्कर्षण कहा जाता है, एक विकल्प हो सकता है।
- वृषण शुक्राणु में अभी भी शुक्राणु हो सकते हैं जिनका उपयोग प्रयोगशाला में एक महिला के अंडे को निषेचित करने के लिए किया जा सकता है।
- परिणामस्वरूप भ्रूण को एक महिला के गर्भाशय में लगाया जाता है और इस प्रक्रिया को इन-विट्रो निषेचन कहा जाता है। -
महिला: इन-विट्रो निषेचन
- महिलाएं ट्रांसप्लांट से पहले भ्रूण बना सकती हैं और स्टोर कर सकती हैं जिसे बाद में सर्जरी करके गर्भाशय में प्रत्यारोपित किया जा सकता है।
- अगर उसके पास भ्रूण नहीं है, तो वह दाता द्वारा दान किए गए अंडे का उपयोग कर सकती है।
- इन दाता के अंडों को फिर शुक्राणु के साथ निषेचित किया जाता है और गर्भाशय में प्रत्यारोपित किया जाता है।
- परिवार की योजना बनाने के लिए प्रत्यारोपण के बाद कई प्रत्यारोपण बचे इस पद्धति का उपयोग करते हैं।
उपर्युक्त तरीकों के अलावा, प्रत्यारोपण बचे लोग भी परिवार शुरू करने के लिए गोद लेने की विधि चुन सकते हैं।
एक प्रत्यारोपण केंद्र चुनना: कौन सा केंद्र आपके लिए सबसे अच्छा है?
भारत, चिकित्सा पर्यटकों के लिए एक किफायती गंतव्य होने के नाते, कई प्रत्यारोपण केंद्र हैं। प्रत्यारोपण केंद्र चुनते समय, कुछ बातों पर विचार करने की आवश्यकता होती है और वे हैं:
-
क्या ट्रांसप्लांट सेंटर NABH (नेशनल एक्रेडिटेशन बोर्ड फॉर हॉस्पिटल्स एंड हेल्थकेयर प्रोवाइडर्स) और JCI (जॉइंट जॉइंट इंटरनेशनल) द्वारा मान्यता प्राप्त है?
-
आपके पास एक ही बीमारी से पीड़ित रोगियों के इलाज में एक प्रत्यारोपण केंद्र का अनुभव क्या है? कुछ केंद्र विशेष रोगों के उपचार में विशेषज्ञ होते हैं।
-
क्या आपकी बीमा पॉलिसी आपके द्वारा चुने गए प्रत्यारोपण केंद्र पर आपके चिकित्सा खर्चों को कवर करेगी?
-
क्या केंद्र आपके होटल, आवास या घर से दूर है? आप स्थानीय चिकित्सकों के साथ अपनी अनुवर्ती देखभाल का समन्वय कैसे करेंगे?
-
क्या स्टाफ आपको, आपके परिवार और देखभाल करने वाले को भावनात्मक देखभाल सेवाएं प्रदान करेगा?
-
आपकी विशेष बीमारी का सफलतापूर्वक इलाज करने में केंद्र कहाँ खड़ा है?
प्रत्यारोपण केंद्रों के साथ सफलता दर पर चर्चा करते समय सावधानी बरतना बेहतर है क्योंकि विभिन्न मापदंडों के आधार पर सफलता दर को मापा जाता है। यह या तो एक वर्ष के बाद जीवित रोगियों की संख्या या प्रत्यारोपण के एक या तीन साल बाद जीवित और रोग द्वारा मापा जा सकता है।
अस्थि मज्जा प्रत्यारोपण के माध्यम से जीवन को बदलना: 'लागत कारक'
-
अस्थि मज्जा प्रत्यारोपण की लागत बीएमटी के प्रकार जैसे विभिन्न मापदंडों के आधार पर भिन्न होती है - ऑटोलॉगस या एलोजेनिक, अस्पताल - निजी, सार्वजनिक या सरकारी, कैंसर, रोगी की समग्र स्वास्थ्य स्थिति, आयु, आदि।
-
लागत में विशेषज्ञ शुल्क, अस्पताल की फीस, नैदानिक परीक्षण, अस्पताल में रहने की अवधि भी शामिल है।
-
यदि मरीज किसी अन्य देश से यात्रा कर रहा है, तो लागत में हवाई किराया, वीजा शुल्क, यात्रा, आवास, भोजन और अन्य बुनियादी सुविधाएं, कमरे का प्रकार - वीआईपी या मानक, भारत में कुल प्रवास आदि शामिल हैं।
भारत दुनिया के पहले शीर्ष दस चिकित्सा पर्यटन स्थलों में से एक है क्योंकि यह बजट के अनुकूल चिकित्सा उपचार प्रदान करता है और इसलिए अस्थि मज्जा प्रत्यारोपण है।
| देश | ऑटोलॉगस बीएमटी | एलोजेनिक बीएमटी | हाप्लो-समान बीएमटी |
| अमेरिका | अमरीकी डालर 2,00,000 | अमरीकी डालर 2,00,000 | अमरीकी डालर 2,50,000 |
| इंडिया | अमरीकी डालर 30,000 | अमरीकी डालर 35,000 | अमरीकी डालर 35,000 |
| मेक्सिको | अमरीकी डालर 35,000 | अमरीकी डालर 40,000 | अमरीकी डालर 40,000 |
| यूरोप | अमरीकी डालर 2,00,000 | अमरीकी डालर 2,00,000 | अमरीकी डालर 2,50,000 |
भारत में सर्वश्रेष्ठ अस्थि मज्जा प्रत्यारोपण डॉक्टर
-
डॉ। टीपीआर भारद्वाज: वह 43 साल के अनुभव के साथ एक अच्छी तरह से अनुभवी हेमाटोलॉजिस्ट हैं। वह वर्तमान में अपोलो अस्पताल, गियर्स रोड, चेन्नई से जुड़ा हुआ है। वह एक बोन मैरो स्पेशलिस्ट हैं और उन्हें कई पुरस्कारों और पहचान से सम्मानित किया गया है।
-
डॉ मानस कालरा: वह 13 से अधिक वर्षों के अनुभव के साथ बाल रोग विशेषज्ञ और ऑन्कोलॉजिस्ट हैं। वह बाल चिकित्सा कैंसर, ठोस ट्यूमर, किशोरों, युवा वयस्कों और अस्थि मज्जा प्रत्यारोपण से गुजरने वाले वयस्कों के प्रबंधन में माहिर हैं।
-
डॉ। राहुल भार्गव: वह वर्तमान में फोर्टिस मेमोरियल रिसर्च इंस्टीट्यूट, गुड़गांव में हेमाटो-ऑन्कोलॉजी और अस्थि मज्जा प्रत्यारोपण विभाग के प्रमुख के रूप में जुड़े हुए हैं।
-
डॉ। श्रीकांत एम: वह एक प्रसिद्ध हेमाटोलॉजिस्ट है जो 21 से अधिक वर्षों का अनुभव है। वह वर्तमान में अपोलो अस्पताल, गियर्स रोड, चेन्नई से जुड़ा हुआ है।
-
डॉ। नितिन सूद: वह मेदांता, मेडिसिटी, गुड़गांव में एक उच्च-योग्यता वाले हेमटोलॉजिस्ट हैं। उनके पास लगभग 16 साल का अनुभव है और उनके नैदानिक हित हेमाटो-ऑन्कोलॉजी, हेमटोलॉजी, थ्रोम्बोसिस, आदि हैं।
भारत में सर्वश्रेष्ठ अस्थि मज्जा प्रत्यारोपण अस्पताल
-
मेदांता, द मेडिसिटी, गुड़गांव:
 Στρατός Assault - Παίξτε Funny Games
Στρατός Assault - Παίξτε Funny Games
यह गुड़गांव में सबसे अच्छा अस्थि मज्जा प्रत्यारोपण अस्पतालों के लिए सबसे बड़ी इकाई है। 2009 में स्थापित, अस्पताल में 1,250 बेड की क्षमता है। अस्पताल में अस्थि मज्जा प्रत्यारोपण सर्जरी करने में विशेषज्ञता रखने वाले अनुभवी चिकित्सा कर्मियों की एक टीम है। -
बीएलके सुपर स्पेशलिटी अस्पताल, नई दिल्ली: अस्थि मज्जा प्रत्यारोपण की पेशकश करने के लिए यह सबसे अच्छे अस्पतालों में से एक है। यह 650 बेड की क्षमता रखता है। अस्पताल विभिन्न कैंसर के इलाज के लिए अस्थि मज्जा प्रत्यारोपण के लिए प्रसिद्ध है।
-
फोर्टिस अस्पताल, मुलुंड, मुंबई: यह एक प्रसिद्ध अस्पताल है जो फोर्टिस हेल्थकेयर ग्रुप नेटवर्क के अंतर्गत आता है। 2002 में स्थापित, इसमें 300 बेड की क्षमता है।
-
बीजीएस ग्लेनेगल्स ग्लोबल हॉस्पिटल्स, बैंगलोर: यह एक मल्टी-स्पेशिएलिटी हॉस्पिटल है जो मल्टी-ऑर्गन ट्रांसप्लांट, बोन मैरो ट्रांसप्लांट, कार्डियोलॉजी, ऑन्कोलॉजी और न्यूरोलॉजी के लिए लोकप्रिय है।
-
कोलंबिया एशिया अस्पताल, बैंगलोर:

2014 में स्थापित, यह बहु-विशिष्ट अस्पताल अस्थि मज्जा प्रत्यारोपण, कार्डियोलॉजी, ऑन्कोलॉजी, अंग प्रत्यारोपण और बेरिएट्रिक सर्जरी के लिए प्रसिद्ध है।
आपकी चिकित्सा उपचार यात्रा में वैदाम स्वास्थ्य की भूमिका
भारत में कई जेसीआई (संयुक्त आयोग अंतर्राष्ट्रीय) मान्यता प्राप्त अस्पताल हैं। एक चिकित्सा पर्यटक के लिए अपने बजट के भीतर सर्वश्रेष्ठ अस्पताल और चिकित्सक का चयन करना मुश्किल हो जाता है।
 Στρατός Assault - Παίξτε Funny Games
Στρατός Assault - Παίξτε Funny Games
यह वह जगह है जहाँ वैदाम स्वास्थ्य आपकी चिकित्सा यात्रा को योग्य बनाता है। रोगी संबंध टीम सही जानकारी प्रदान करती है जो एक मरीज को उनकी चिकित्सा आवश्यकताओं और बजट के अनुसार चाहिए।